睡眠歯科とは?いびき・睡眠時無呼吸・歯ぎしりを改善する歯科治療と受診の目安
2026年02月11日 09:33

睡眠歯科とは?いびき・睡眠時無呼吸・歯ぎしりを歯科から改善する治療と受診の目安
リード文
いびきがうるさいと家族に言われる、寝ても疲れが取れない、朝起きると顎がだるい。こうした悩みは体質や加齢のせいと思われがちですが、実は歯科の視点から改善を目指せるケースがあります。それが睡眠歯科です。
睡眠歯科では、口や顎の状態と睡眠の質の関係に注目し、いびきや睡眠時無呼吸、歯ぎしり・食いしばりなどを扱います。代表的な治療には、下顎を前方に誘導して気道を広げる口腔内装置(OA、スリープスプリント)や、歯や顎を守るナイトガードがあります。
一方で、強い眠気や重症の睡眠時無呼吸が疑われる場合は、歯科だけで完結せず医科での検査や治療が優先されます。この記事では、睡眠歯科でできること、治療の選択肢、受診の目安、治療の流れや注意点までをわかりやすく整理します。那須塩原清水歯科矯正歯科でも、睡眠に関するお悩みを歯科的に評価し、必要に応じて医科と連携しながらサポートしています。
睡眠歯科とは(歯科から睡眠の質を整える考え方)
睡眠歯科は、睡眠の質に影響する口や顎の要素を見直し、眠りを妨げる要因を減らすことを目指す考え方です。歯科と睡眠は一見離れているようで、実はつながりがあります。
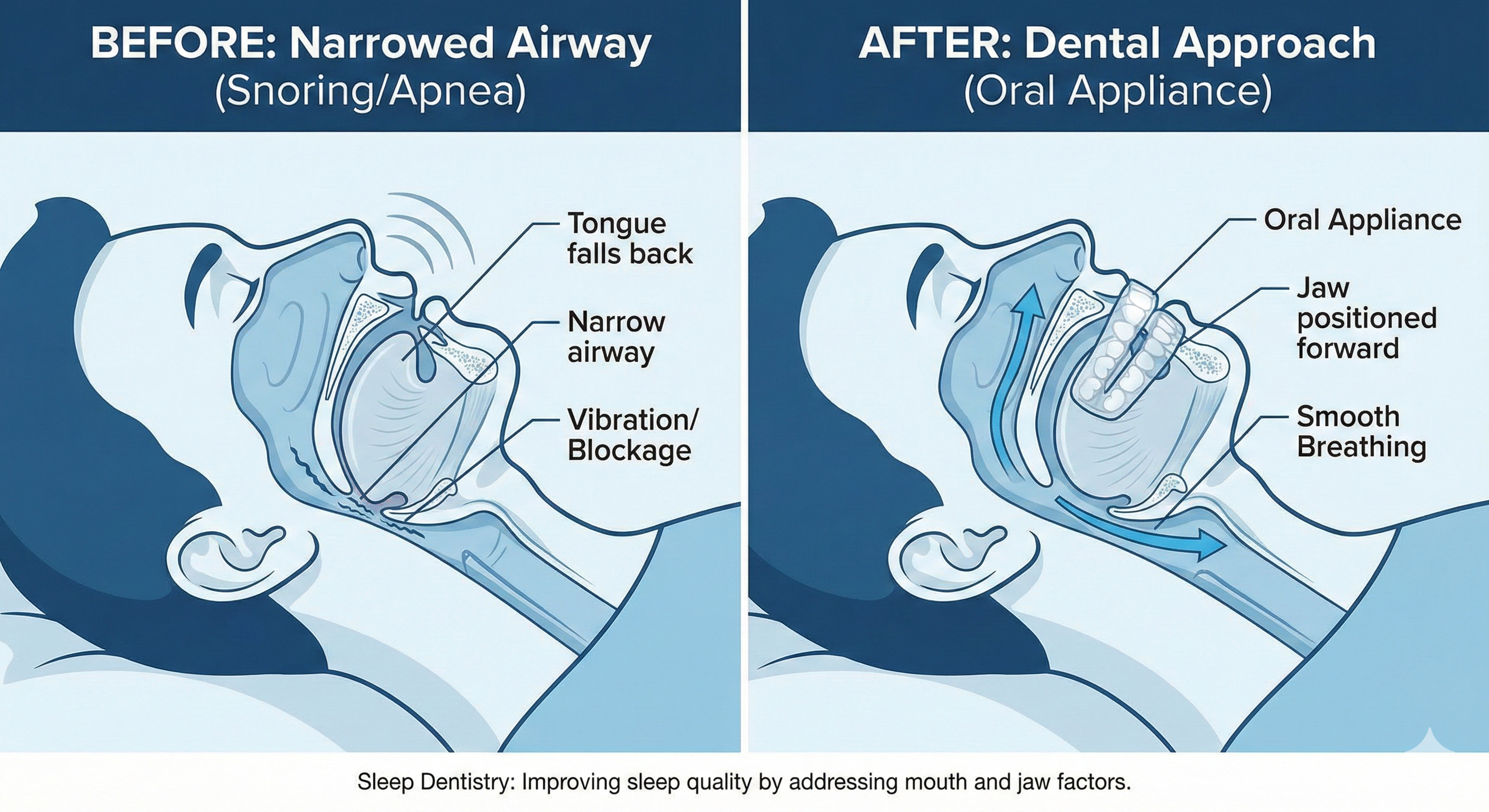
たとえば、いびきや睡眠時無呼吸は、眠っている間に空気の通り道である気道が狭くなることで起こりやすくなります。気道の広さは、舌の位置、下顎の位置、口の周りの筋肉の緊張、鼻呼吸ができているかなどの影響を受けます。歯科では、下顎の位置や噛み合わせ、歯の状態、舌や口腔周囲筋の使い方などを評価できるため、気道の確保につながる治療提案が可能です。
また、歯ぎしり・食いしばりは、歯を守るだけでなく、顎の筋肉の緊張や睡眠中の覚醒につながることがあります。つまり、歯科のアプローチは、歯のトラブルを減らすことと同時に、眠りの邪魔になり得る要因を整えることにもつながります。
那須塩原清水歯科矯正歯科では、口腔内の状態だけでなく、顎関節や歯周の状態、生活背景も含めて確認し、無理のない治療計画を組み立てます。必要な場合は医科受診の案内も行い、安全性を優先した流れを大切にしています。
睡眠歯科で扱う主な悩み(いびき・無呼吸・歯ぎしり)
睡眠歯科で相談が多いのは、いびき、睡眠時無呼吸、歯ぎしり・食いしばりです。どれも自分では気づきにくく、家族の指摘や、歯科の診察での所見から見つかることがあります。
いびきは、寝ている間に喉の周囲が振動して音が出る状態です。疲れている日や飲酒後だけでなく、毎晩のように続く場合は注意が必要です。睡眠時無呼吸は、眠っている間に呼吸が止まったり浅くなったりする状態で、本人が自覚しにくいのが特徴です。歯ぎしり・食いしばりは、歯がすり減る、詰め物が欠ける、朝に顎が疲れているなどのサインから疑われます。
読者の方に多いのは、次のようなきっかけです。家族から呼吸が止まっていると言われた、日中の眠気で仕事に集中できない、朝起きたときに口が乾く、歯の先端が平らになってきた、被せ物がよく外れる。こうした複数のサインが重なるときは、一度歯科での評価が役立ちます。
睡眠時無呼吸が疑われるときに注意したい全身リスク
睡眠時無呼吸が疑われる場合、放置せず検査と相談を進めることが重要です。理由は、生活の質への影響が大きいからです。眠気や集中力低下、倦怠感は、仕事や学業のパフォーマンスを下げるだけでなく、運転中の居眠りなど事故リスクにもつながり得ます。
さらに、睡眠時無呼吸は生活習慣病との関連が指摘されています。すべての人に当てはまるわけではありませんが、リスク評価の観点からも、医科での睡眠検査を受け、重症度を把握することが安心につながります。
歯科でできるのは、口腔内装置が適応になりそうか、装置を安全に使える口の状態かを確認し、必要に応じて医科受診へつなぐことです。那須塩原清水歯科矯正歯科でも、強い眠気がある、呼吸停止の指摘があるなど医科優先が疑われる場合は、検査を踏まえた安全な導線をご案内します。
歯ぎしり・食いしばりが睡眠の質を下げる理由
歯ぎしり・食いしばりは、歯が削れる、詰め物が壊れるといった歯の問題だけではなく、睡眠の質にも影響し得ます。強い噛む力が続くと、顎の筋肉が緊張したままになり、睡眠中でも身体が休まりにくくなることがあります。人によっては、顎のだるさや頭頸部の違和感が朝に残り、起床時から疲れを感じることもあります。
また、歯ぎしりは本人が自覚しにくく、痛みがないまま進むことが少なくありません。たとえば、歯のすり減り、歯の根元の欠け、知覚過敏、歯ぐきの際の亀裂、補綴物の破損、頬の内側の噛み跡などが兆候になります。症状がはっきりしなくても、サインがある場合は早めに対策を検討する価値があります。
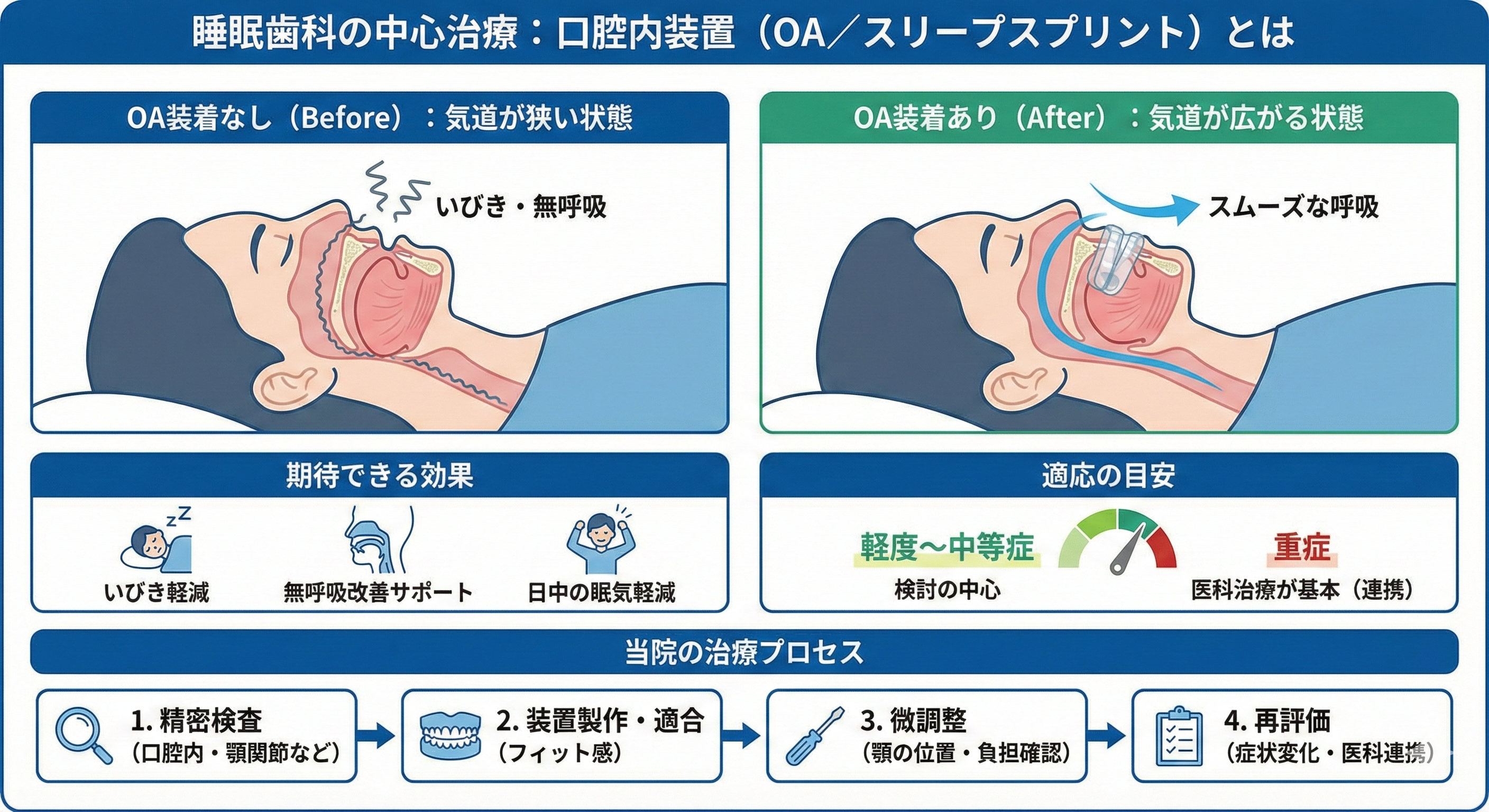
睡眠歯科の中心治療 口腔内装置(OA/スリープスプリント)とは
口腔内装置(OA、スリープスプリント)は、主にいびきや睡眠時無呼吸に対して用いられるマウスピース型の装置です。ポイントは、下顎を少し前に出した位置で固定することにあります。
眠っているとき、舌や喉の周囲の筋肉がゆるむと、気道が狭くなりやすくなります。下顎を前に誘導すると、舌の位置も前方に移動しやすくなり、空気の通り道が確保されやすくなるという考え方です。図がなくてもイメージしやすいように言い換えると、喉の奥の通路がつぶれやすい状態を、顎の位置を整えて通路を保ちやすくする治療です。
一般的には、軽度から中等度の睡眠時無呼吸で選択肢になりやすく、重症例ではCPAPなど医科での治療が基本となることが多いです。そのため、自己判断で装置を作るのではなく、医科の検査結果や重症度を踏まえて適応を検討することが大切です。
OAで期待できる効果(いびき軽減・無呼吸の改善サポート)
OAで期待できる変化として、いびきの軽減、無呼吸や低呼吸の改善のサポート、睡眠の分断が減ることによる日中の眠気の軽減などが挙げられます。ここで大事なのは、全員に同じ効果が出るわけではない、という点です。顎の形や気道の狭さの原因、体重変化、鼻づまりの有無、睡眠姿勢など、複数の要因が関わるためです。
現実的なゴール設定としては、いびきが気になりにくくなる、日中の眠気が改善する、検査指標が改善するなど、生活の質に直結する変化を目標に置くと続けやすくなります。那須塩原清水歯科矯正歯科では、装置を作って終わりではなく、装着後の違和感や顎の負担も確認しながら調整し、必要に応じて再評価につなげることを重視しています。
適応になりやすい人・なりにくい人(目安)
OAの適応は、医科での診断や重症度の確認が前提になることが多いです。目安として、軽度から中等度で検討されるケースがあり、重症が疑われる場合は医科治療が優先されます。
歯科側で特に確認するのは、装置を支える歯や歯ぐきの状態です。たとえば、進行した歯周病や未治療の虫歯がある場合、先に治療が必要になることがあります。顎関節に痛みが出やすい方、顎が開きにくい方は、装置による負担を見ながら慎重に進める必要があります。歯の本数が少ない場合や義歯の状況によっては、装置の設計に工夫が必要になったり、別の選択肢を検討したりします。
ここはあくまで目安で、実際は口腔内の状態と検査結果を合わせて判断します。だからこそ、初期評価が重要です。
装置の種類と選び方(分離型・一体型、調整機構など)
OAにはいくつかのタイプがあります。代表的なのは上下が一体になったタイプと、上下が分かれていて連結部で下顎の位置を調整できるタイプです。前者は構造がシンプルで装着しやすい傾向があり、後者は下顎の前方量を微調整しやすい設計が多いのが特徴です。
選び方では、検査結果や顎関節の状態だけでなく、生活背景も大切です。たとえば出張が多い方は持ち運びや管理のしやすさ、装着感に敏感な方は違和感の少なさ、口呼吸傾向がある方は併用する対策なども含めて検討します。那須塩原清水歯科矯正歯科では、装置の特徴を説明したうえで、続けやすさを優先した提案を心がけています。
当院が重視するポイント(精密検査→適合→微調整→再評価)
那須塩原清水歯科矯正歯科が重視するのは、精密に評価してから作り、作った後に丁寧に育てるという考え方です。
まず、口腔内の状態を確認します。歯周病の進行、虫歯、補綴物の状態、歯の揺れ、噛み合わせのバランス、顎関節の可動や痛みの有無などをチェックし、必要があれば先に口の環境を整えます。状況に応じてレントゲンや口腔内写真などの資料を活用し、装置を安全に使えるかを判断します。
次に、適合です。装置はフィット感が合わないと違和感が強くなり、続けづらくなります。型取りや口腔内スキャンなどの方法を活用し、適合精度を高める工夫を行います。
そして微調整です。OAは最初から完成形ではなく、顎や歯への負担を見ながら段階的に調整していくことが大切です。違和感、顎のだるさ、歯への当たりなどを確認し、必要に応じて下顎の前方量や接触を調整します。
最後に再評価です。症状の変化や検査結果の確認が必要な場合は、医科と連携しながら安全に進めます。こうした流れを明確にすることで、合わないを減らし、続けられる治療につなげます。
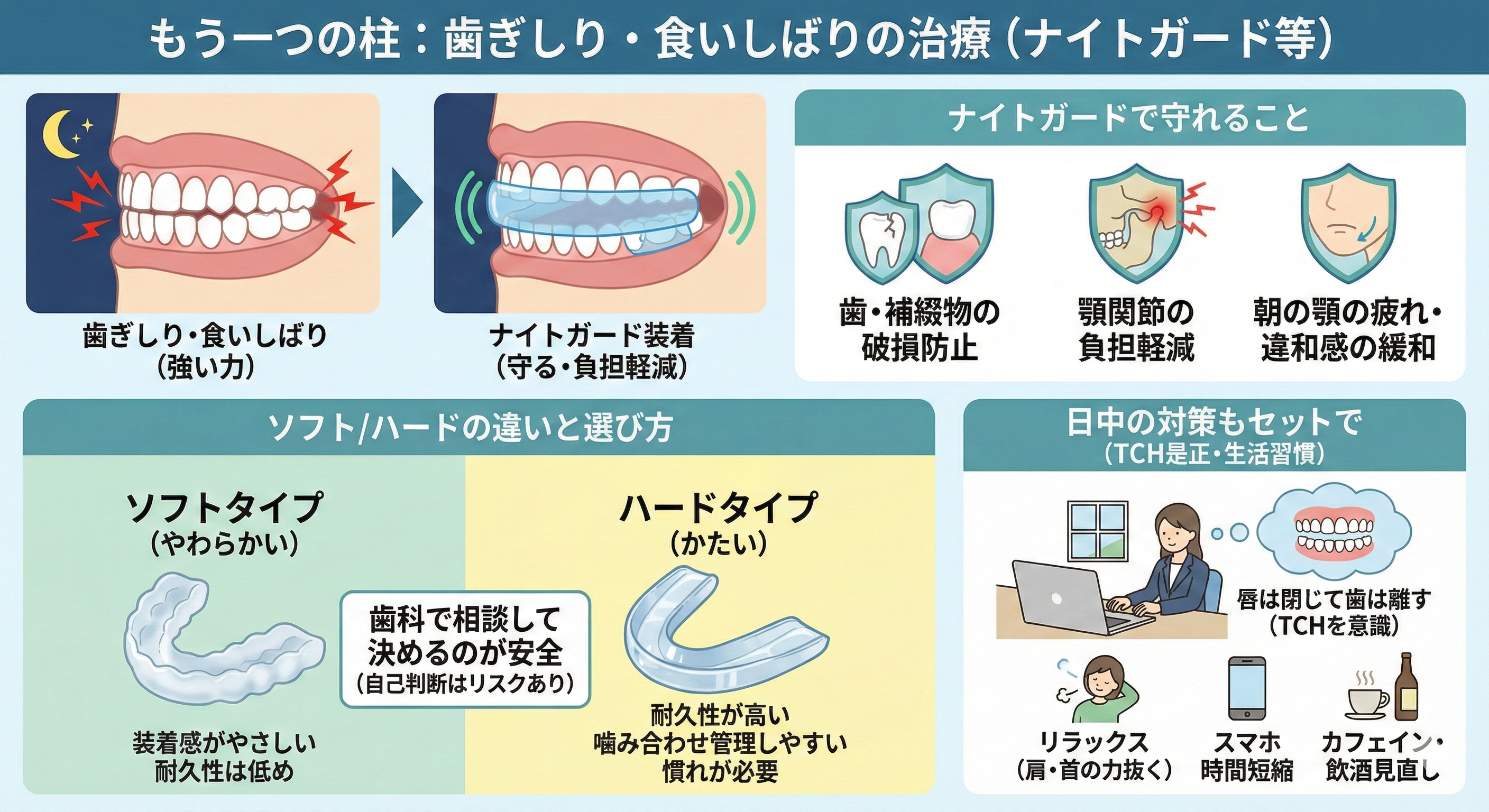
もう一つの柱 歯ぎしり・食いしばりの治療(ナイトガード等)
歯ぎしり治療というと、歯ぎしりを止めることを想像されるかもしれません。しかし現実的には、原因が複合的で、意志だけで止めるのは難しいことが多いです。そこで歯科では、まず守る、負担を減らすという目的でナイトガードを活用します。
ナイトガードは、睡眠中に装着するマウスピースで、歯と歯が直接こすれ合うのを避け、歯や詰め物、被せ物、顎関節にかかる負担を和らげることを狙います。結果として、朝の顎の疲れが軽くなったり、歯の破損トラブルが減ったりすることで、睡眠の質の改善に寄与するケースがあります。
ナイトガードで守れること(歯・補綴物・顎関節)
ナイトガードの価値は、トラブルを未然に減らすところにあります。たとえば、歯のすり減りや欠け、知覚過敏の進行、詰め物や被せ物の破損や脱離などは、強い噛む力が背景にあることがあります。特に、セラミックなどの補綴物が入っている方は、過大な力が集中すると欠けやすくなるため、保護の意味が大きくなります。
また、顎のだるさ、起床時の顎関節の違和感、こめかみ周辺の疲労感がある方では、夜間の噛みしめが関与していることがあります。ナイトガードは万能ではありませんが、歯と顎を守りながら経過をみる土台として役立ちます。
ソフト/ハードの違いと、合うタイプの考え方
ナイトガードには、主にソフトタイプとハードタイプがあります。ソフトは装着感がやさしいと感じる方がいる一方、噛む力が強い場合は穴があいたり変形しやすいことがあります。ハードは耐久性が高く、噛み合わせの管理もしやすい反面、装着当初は硬さに慣れが必要なことがあります。
どちらが良いかは一概に言えません。噛む力の強さ、歯並びや噛み合わせ、顎関節の状態、過去の装置経験などを見たうえで決めるのが安全です。自己判断で市販品を選ぶと、噛み合わせに影響したり、症状が悪化したりするリスクもあるため、まずは歯科で相談する流れがおすすめです。那須塩原清水歯科矯正歯科では、装置の目的と使用感の両方を確認し、続けやすい選択肢を一緒に検討します。
日中の食いしばり対策もセットで行う理由
歯ぎしり対策は夜だけの話ではありません。日中に上下の歯が無意識に触れている癖、いわゆるTCHがあると、顎の筋肉が休まらず、夜間の負担も増えやすくなります。長時間のパソコン作業やストレス、集中しているときに起こりやすいのが特徴です。
装置は歯を守る強い味方ですが、生活習慣の見直しが合わさると効果が支えられます。たとえば、唇は閉じて歯は離すを合言葉に、気づいたら上下の歯を離す練習をする、肩と首の力を抜く、就寝前のスマホ時間を短くする、カフェインや飲酒のタイミングを見直すなど、できる範囲の行動介入が役立ちます。こうしたセット設計があると、作って終わりになりにくく、再発予防につながります。
受診の目安チェック(睡眠歯科に相談してよいサイン)
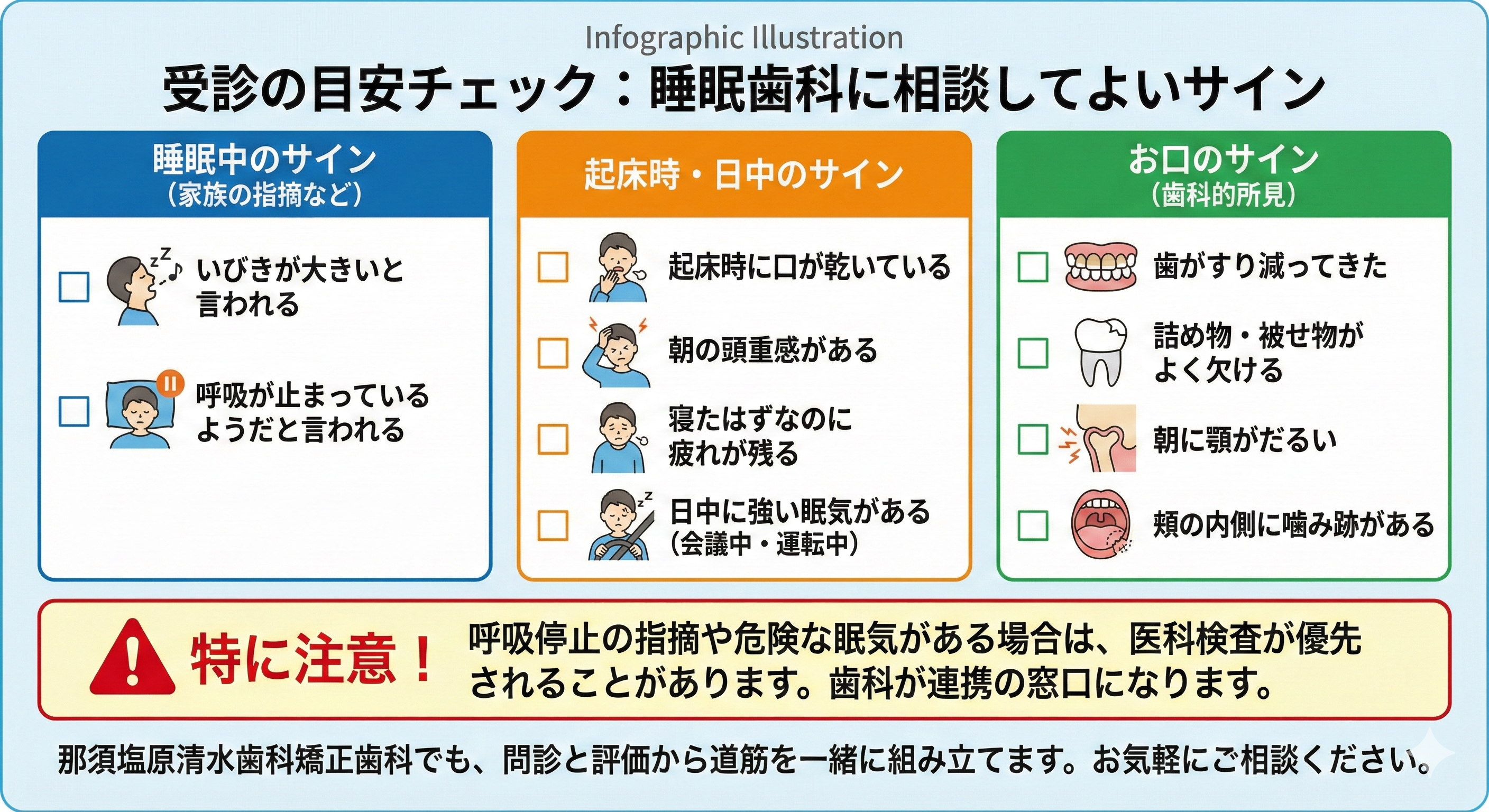
睡眠歯科に相談してよいか迷うときは、サインがいくつか重なっているかを基準にすると判断しやすくなります。
たとえば、家族からいびきが大きいと言われる、寝ている間に呼吸が止まっているようだと言われる。起床時に口が乾いている、朝の頭重感がある、寝たはずなのに疲れが残る。日中に強い眠気があり、会議中や運転中に眠くなる。さらに、歯がすり減ってきた、詰め物や被せ物がよく欠ける、朝に顎がだるい、頬の内側に噛み跡がある。
こうした状態がいくつか当てはまるなら、相談の価値があります。特に、呼吸停止の指摘や危険な眠気がある場合は医科検査が優先されることもあるため、窓口として歯科で状況を整理し、適切な受診先につなぐのが安心です。那須塩原清水歯科矯正歯科でも、どこから始めればよいか分からない方のために、問診と口腔内評価から道筋を一緒に組み立てます。
受診の目安チェック(睡眠歯科に相談してよいサイン)
睡眠歯科に相談してよいか迷うときは、サインがいくつか重なっているかを基準にすると判断しやすくなります。
たとえば、家族からいびきが大きいと言われる、寝ている間に呼吸が止まっているようだと言われる。起床時に口が乾いている、朝の頭重感がある、寝たはずなのに疲れが残る。日中に強い眠気があり、会議中や運転中に眠くなる。さらに、歯がすり減ってきた、詰め物や被せ物がよく欠ける、朝に顎がだるい、頬の内側に噛み跡がある。
こうした状態がいくつか当てはまるなら、相談の価値があります。特に、呼吸停止の指摘や危険な眠気がある場合は医科検査が優先されることもあるため、窓口として歯科で状況を整理し、適切な受診先につなぐのが安心です。那須塩原清水歯科矯正歯科でも、どこから始めればよいか分からない方のために、問診と口腔内評価から道筋を一緒に組み立てます。
睡眠歯科の診療の流れ(初診〜装置作製〜調整〜フォロー)
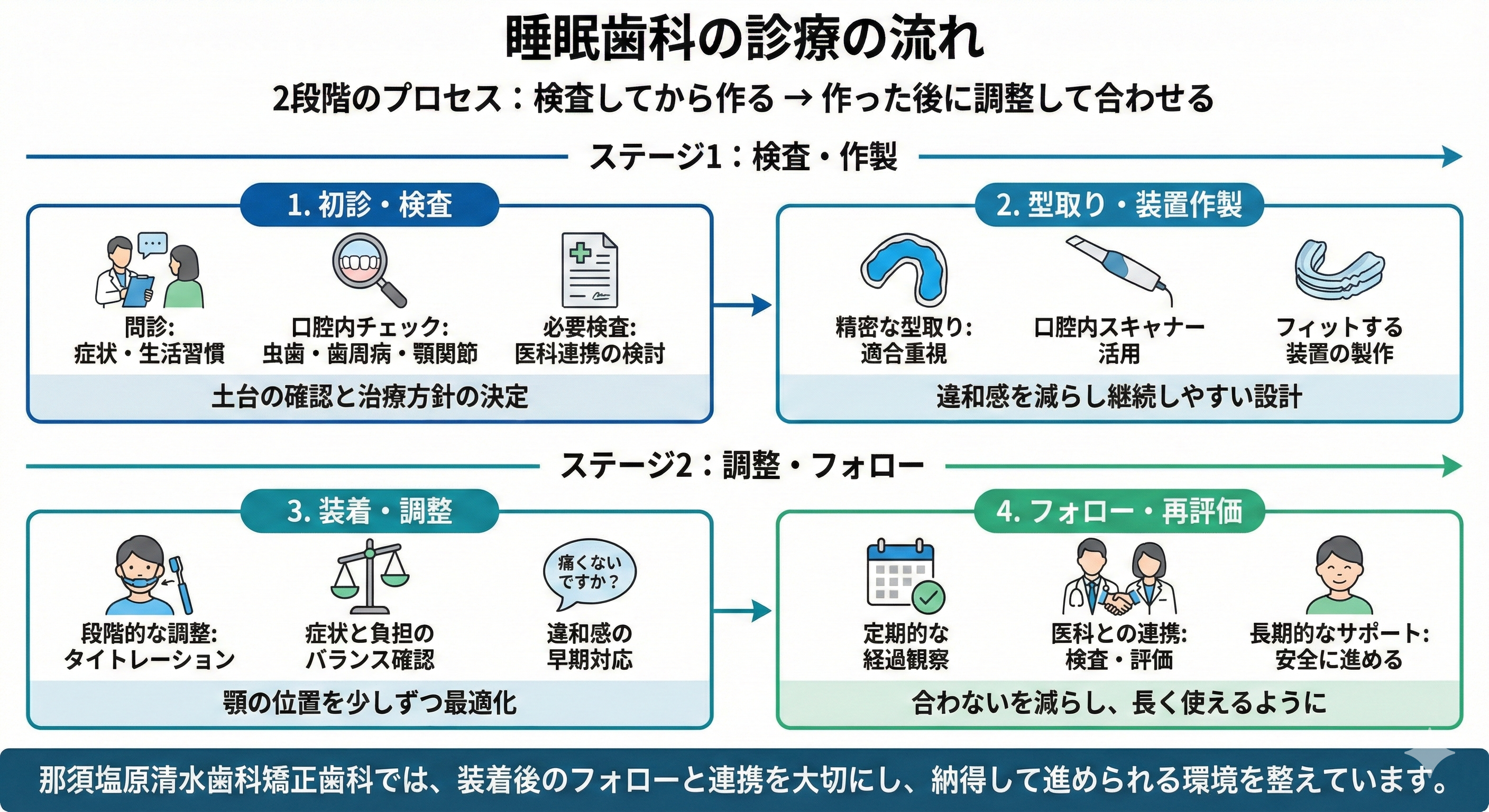
睡眠歯科の治療は、作って終わりではありません。全体像としては、検査してから作る、作った後に調整して合わせるという2段階が中心です。この流れを知っておくと、通院の不安が減り、納得して進めやすくなります。
初診で行うこと(問診・口腔内チェック・必要検査)
初診では、まず症状を詳しく伺います。いびきの頻度、家族の指摘の有無、日中の眠気、起床時の症状、生活習慣、既往歴、服薬状況などを確認します。これは、睡眠の問題が口だけでなく全身状態と関わることがあるためです。
次に口腔内のチェックを行います。虫歯や歯周病、補綴物の状態、歯の本数、噛み合わせ、顎関節の動きや痛みなどを確認します。OAやナイトガードは歯や顎に装着する治療なので、土台が不安定だとトラブルにつながりやすくなります。必要に応じて、先に虫歯治療や歯周治療を行ってから装置作製に進むこともあります。
また、睡眠時無呼吸が疑われる場合は、医科での睡眠検査や診断が必要になることがあります。歯科では、その必要性を整理し、適切な導線をご案内します。
型取り・装置作製(適合精度を高める工夫)
装置作製では、型取りを行い、歯列や噛み合わせに合った装置を作ります。方法は医院により異なり、従来の印象採得に加え、口腔内スキャナーを用いる場合もあります。いずれにせよ重要なのは、フィットする装置にすることです。
適合が良いほど、装着時の痛みや違和感が減りやすく、継続につながりやすくなります。逆に、当たりが強い、浮く、外れやすいといった状態だと、途中で使わなくなってしまいがちです。那須塩原清水歯科矯正歯科では、装着感と安全性の両方を重視し、装置の精度と装着後フォローに力を入れています。
装着後の調整と再評価(タイトレーションの考え方)
OAは段階的に調整して最適化していく考え方が重要です。これをタイトレーションと呼ぶことがあります。最初から下顎を強く前に出し過ぎると、顎関節や筋肉に負担がかかり、痛みやだるさが出ることがあります。そのため、症状の改善と負担の少なさのバランスを見ながら、少しずつ位置を調整します。
調整では、顎のだるさ、歯への当たり、噛み合わせの変化、唾液量、装着のしやすさなどを確認します。我慢して使い続けるのではなく、違和感があれば早めに相談することで、調整で対処できることが多くなります。
また、睡眠時無呼吸の管理では、装置が合っているかを医科で再評価する流れが必要になる場合があります。歯科と医科が役割分担し、検査と調整を行き来しながら安全に進めることが、結果的に近道になります。
費用・保険適用・医療費控除(迷いやすいポイントを整理)
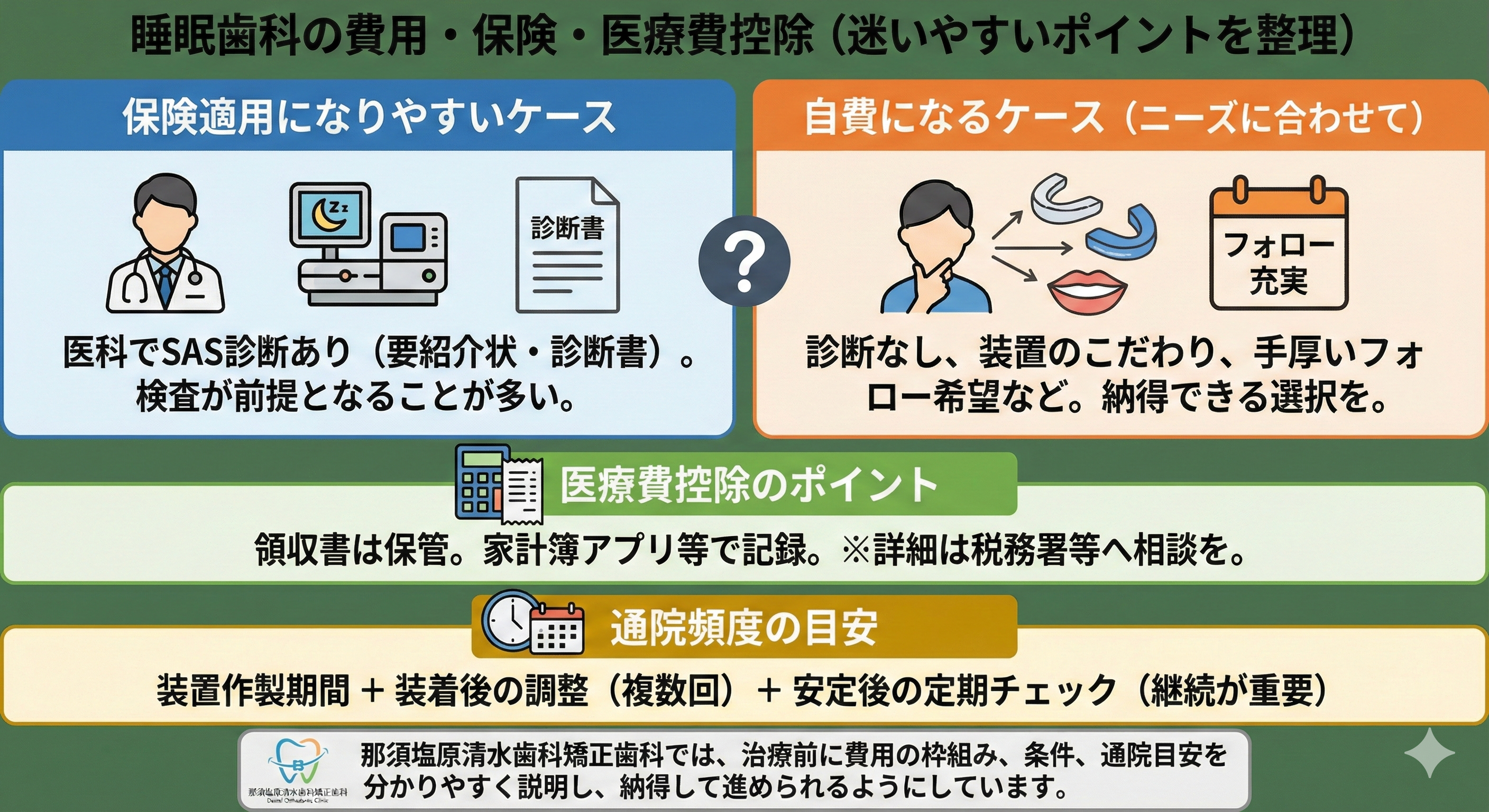
睡眠歯科の費用は、保険か自費かで大きく変わります。さらに、同じ装置でも適応や書類の有無、装置の種類、フォロー体制によって条件が異なるため、来院前に大枠を知っておくと安心です。
まず理解しておきたいのは、睡眠時無呼吸に対するOAは、医科での診断が関わるケースが多いという点です。一方、歯ぎしり用のナイトガードは、症状や診断により保険になる場合と自費になる場合があり得ます。最終的には診察で判断されます。
那須塩原清水歯科矯正歯科では、治療を始める前に、想定される費用の枠組み、保険適用に必要な条件、通院回数の目安などをできるだけ分かりやすく説明し、納得してから進められるようにしています。
保険適用になりやすいケース(医科でSAS診断がある等)
保険適用になりやすい代表例は、医科で睡眠時無呼吸症候群の検査と診断を受け、歯科でOAを作製する必要があると判断されたケースです。一般的には、医科の診断書や紹介状などの書類が必要になることがあります。
そのため、いびきや無呼吸が疑われても、まず医科での睡眠検査が必要になる場合があります。歯科は、口腔内装置が安全に使える口の状態かを確認しつつ、必要に応じて検査へつなぐ役割を担います。
自費になるケースと、そのときの考え方
自費になるケースとしては、医科での診断がないがいびきが気になる、装置の種類にこだわりたい、フォロー内容を厚くしたいなど、ニーズや条件が保険枠に合わない場合が考えられます。
自費治療の考え方では、単に価格だけで決めるより、継続できる装着感、調整の頻度、困ったときの対応、再評価の導線などを含めて比較すると納得しやすくなります。睡眠の悩みは長期戦になりやすいため、作って終わりにならない体制が結果に影響します。
医療費控除・通院頻度の目安(よくある質問に先回り)
医療費控除については、適用の可否が個々の状況で変わるため、確実な断定はできません。ただ、実務としては領収書を保管し、家計簿アプリなどで医療費をまとめておくと、後から確認しやすくなります。疑問がある場合は、税務の相談窓口等で確認すると安心です。
通院頻度の目安は、装置作製の期間と、装着後の調整・チェックが中心です。OAは調整が重要なため、作製後もしばらくは数回のフォローが必要になりやすく、安定した後も定期的なチェックで装置の状態や噛み合わせ、歯周状態を確認します。ナイトガードも同様に、破損やすり減り、噛み合わせへの影響を管理するため定期チェックが推奨されます。
副作用・リスク・合わないを防ぐための注意点
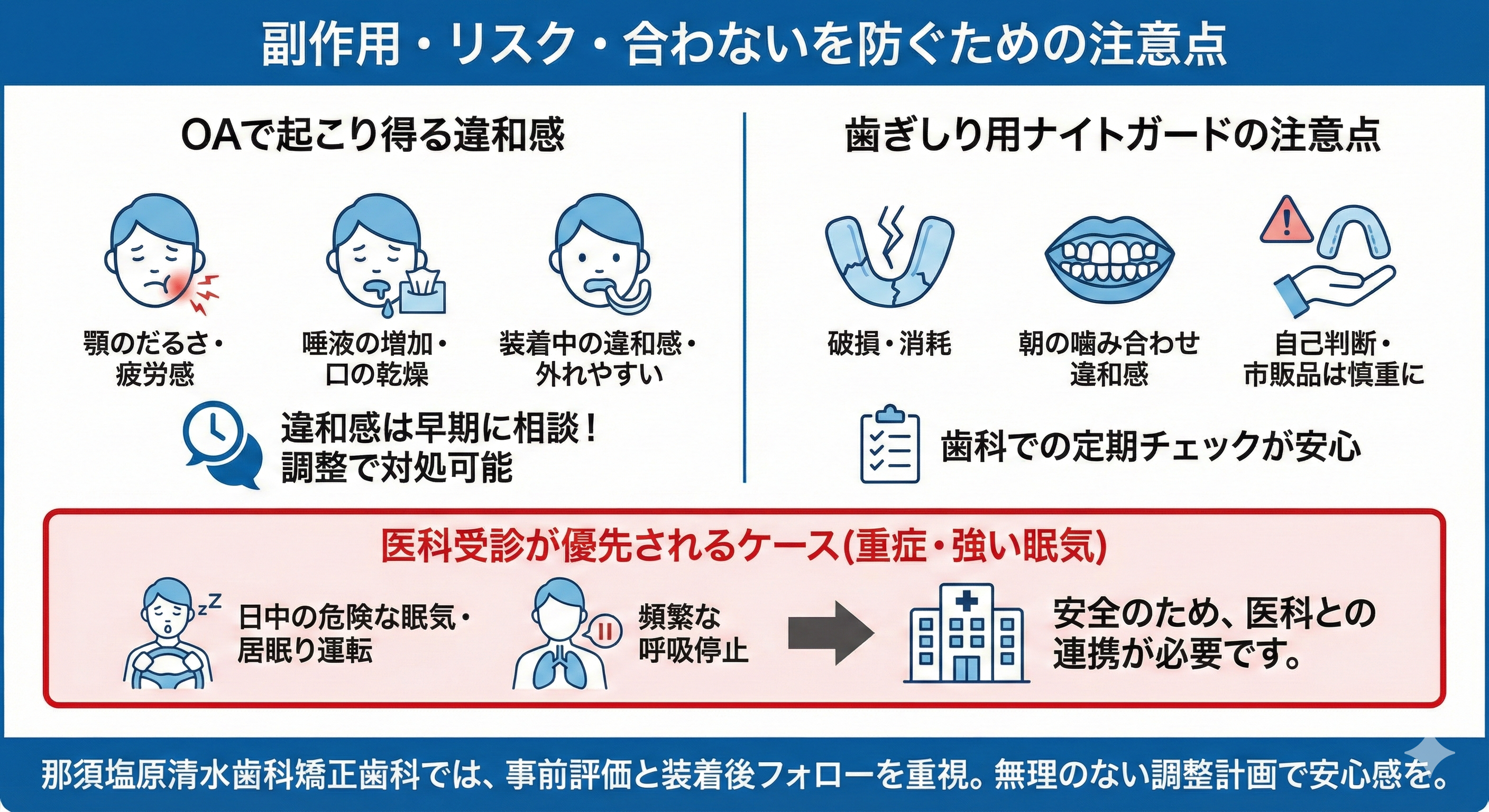
睡眠歯科の装置治療は、身体への負担が比較的少ない選択肢として検討されることがありますが、違和感やリスクがゼロではありません。大切なのは、不安を抱えたまま我慢するのではなく、起こり得ることを知って、早めに相談して調整することです。
OAでもナイトガードでも、最初は装着感に慣れが必要なことがあります。顎のだるさ、唾液が増える、口の乾燥、歯への当たり、朝の噛み合わせの違和感などが出る場合があります。多くは調整や使い方の工夫で改善が見込めますが、症状が強い場合は中断して評価し直す判断も必要です。
那須塩原清水歯科矯正歯科では、合わないを減らすために、事前評価と装着後フォローを重視しています。特に顎関節や歯周の状態を確認し、無理のない調整計画を立てることが、安心感につながります。
OAで起こり得る違和感(顎のだるさ・唾液・装着感)
OAでよくあるのは、顎のだるさや筋肉疲労感です。下顎を前方に誘導するため、慣れるまで負担を感じることがあります。対処としては、前方量を控えめから始める、段階的に調整する、装着時間を少しずつ延ばすなどが考えられます。
唾液が増える、逆に口が乾く、装着中に外れやすいなども起こり得ます。清掃方法や保管方法の確認、装置の当たりの調整で改善することもあります。重要なのは、違和感を放置しないことです。早期に相談すれば、調整で対処できることが多くなります。
歯ぎしり用ナイトガードの注意点(破損・噛み合わせ変化の管理)
ナイトガードは消耗品です。噛む力が強い方では、割れたり穴があいたり、すり減りが早いことがあります。破損したまま使うと、当たりが偏って顎や歯に負担がかかる可能性があるため、定期的なチェックが重要です。
また、噛み合わせは繊細です。装置の厚みや当たり方によって、朝の噛み合わせに違和感を覚える方もいます。こうした変化を管理するためにも、歯科で作製した装置を、歯科で定期的に評価する流れが安心です。市販品は手軽に見えますが、噛み合わせや顎関節への影響を評価しにくいため、症状がある方ほど慎重な選択が必要です。
医科受診が優先されるケース(重症・強い眠気など)
重症の睡眠時無呼吸が疑われる場合や、日中の危険な眠気がある場合は、歯科単独で完結しないことを明確にしておきましょう。たとえば、運転中に眠くて危ない、会話中に意識が飛ぶ、呼吸停止の指摘が頻繁にあるなどの場合、医科での検査が優先されます。
歯科は、口腔内装置が適応になり得るかを評価しつつ、安全のために医科との連携が必要な場合は、適切な受診を案内します。連携して進めることは遠回りではなく、安全性と結果の両方を高めるための手順です。
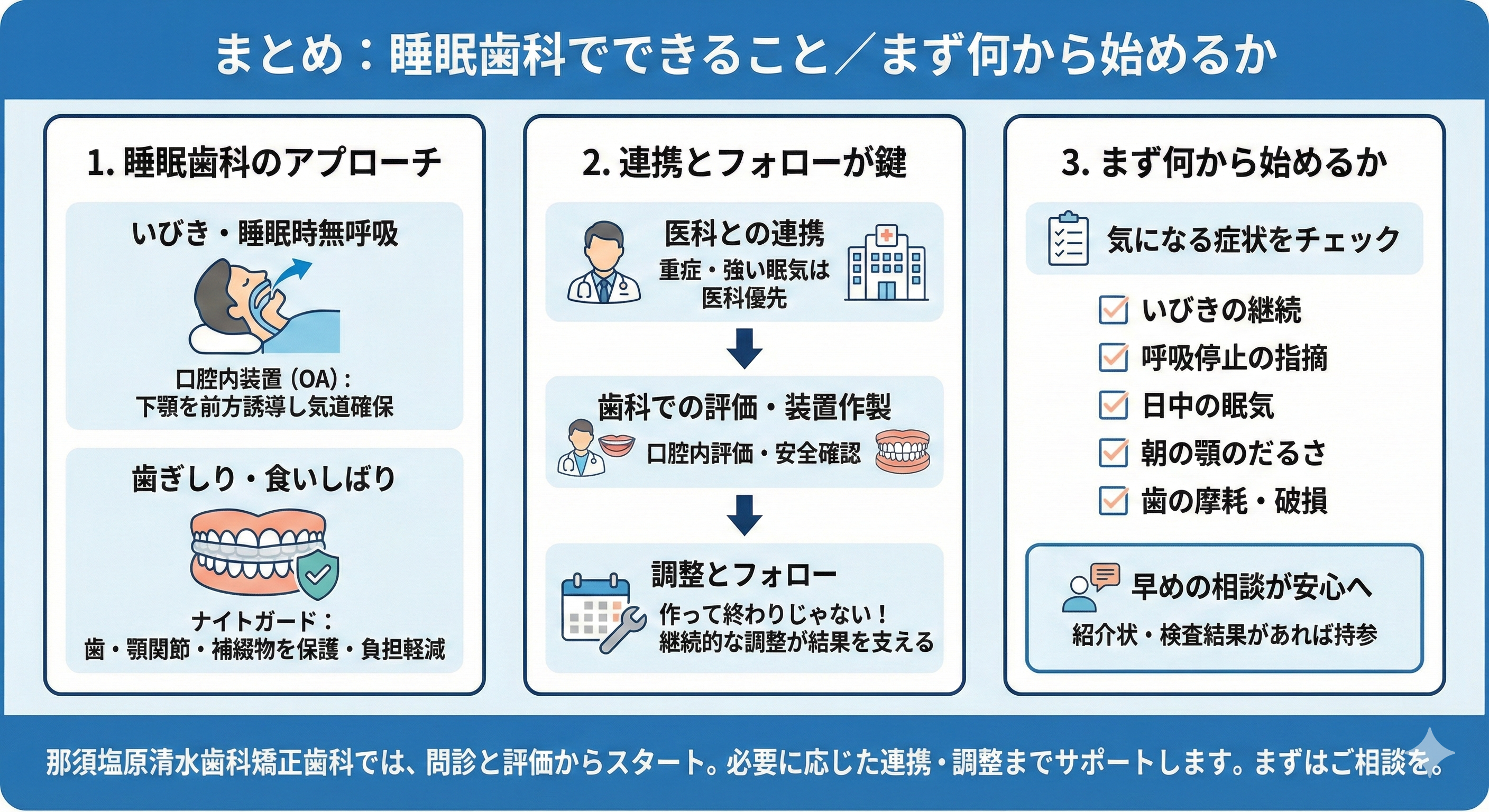
まとめ:睡眠歯科でできること/まず何から始めるか
睡眠歯科は、睡眠の質に影響する口や顎の要因を見直し、いびき、睡眠時無呼吸、歯ぎしり・食いしばりなどの悩みに歯科からアプローチする考え方です。いびきや睡眠時無呼吸では、下顎を前方に誘導して気道を確保しやすくする口腔内装置が選択肢になり得ます。歯ぎしりでは、止めるより守る、負担を減らすという目的でナイトガードを用い、歯や顎関節、補綴物を保護します。
ただし、重症の可能性がある場合や強い眠気がある場合は、医科での検査や治療が優先されます。だからこそ、歯科で口の状態を評価し、必要に応じて医科と連携しながら安全に進めることが大切です。装置治療は作って終わりではなく、装着後の調整とフォローが結果を支えます。
症状が軽く見えても、いびきの継続、呼吸停止の指摘、日中の眠気、朝の顎のだるさ、歯の摩耗や詰め物の破損などが重なるなら、早めの相談が安心につながります。那須塩原清水歯科矯正歯科では、問診と口腔内評価からスタートし、必要に応じた検査導線や装置の調整フォローまで含めてサポートしています。受診の際は、紹介状や検査結果が手元にある場合は持参すると話がスムーズです。まずは気になっている症状を整理するところから、一緒に始めていきましょう。